Les maladies bulleuses auto-immunes sont des maladies rares divisées en deux grands groupes :
>>> Le groupe des pemphigus, touchant les systèmes de jonction interkératinocytaires au niveau du desmosome en intraépidermique.
>>> Le groupe des dermatoses bulleuses jonctionnelles, touchant les systèmes de jonction dermoépidermique au niveau de l’hémidesmosome de la membrane basale épidermique. Ce groupe comprend :
– les pemphigoïdes bulleuses (PB), auxquelles on peut rattacher des maladies plus rares comme la pemphigoïde de la grossesse, le lichen plan pemphigoïde et la pemphigoïde à 200 KDa, récemment décrite ;
– les pemphigoïdes des muqueuses représentées par la pemphigoïde cicatricielle, l’épidermolyse bulleuse acquise et les dermatoses à IgA linéaire avec atteinte muqueuse ;
– la dermatite herpétiforme, qui est à considérer un peu à part des maladies précédentes.
Épidémiologie
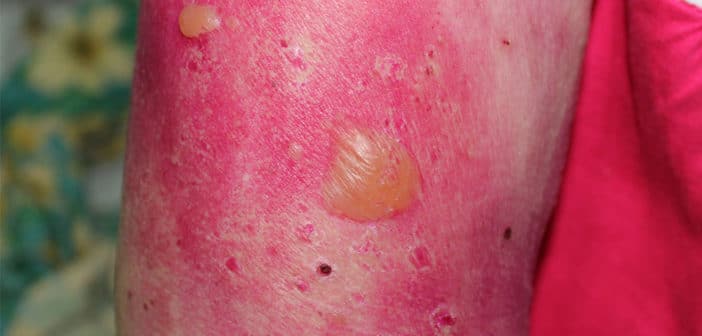
La PB est la plus fréquente des maladies bulleuses auto-immunes. Elle correspond à 70 % des dermatoses bulleuses de la jonction. Les cibles des anticorps dans la PB sont les protéines transmembranaires de l’hémidesmosome : BPAG1 (PB 230) et le domaine NC 16A de BPAG2 (PB 180). L’incidence de la PB en France est située autour de 400-500 nouveaux cas par an. Elle augmente avec l’âge des patients : ainsi, elle est de 162 cas/million d’habitants par an en France dans la population de plus de 70 ans et croît à 507 cas/million d’habitants par an en France dans la population de plus de 85 ans [1].
Elle touche avec prédilection le sujet d’âge moyen 80 ans présentant des comorbidités neuropsychologiques. Cette association doit inciter à réaliser un bilan mnésique chez les patients atteints de PB. L’incidence de la PB a été multipliée par 3 en 15 ans. Cette hausse a évolué parallèlement à celle de la maladie d’Alzheimer, qui est un facteur de risque de PB, et à celle de la prescription de psychotropes [2].
Par ailleurs, plusieurs séries de PB associées à certaines prises médicamenteuses ont été publiées, posant la question du rôle inducteur de ces médicaments et de l’intérêt éventuel de leur arrêt. Il s’agit en particulier des gliptines [3] et plus récemment des anti-PD1 utilisés principalement dans le traitement du mélanome et des cancers pulmonaires et ORL [4]. En pratique, les gliptines peuvent souvent être arrêtées, mais ce n’est pas le cas de l’immunothérapie.[...]
Connectez-vous pour consulter l'article dans son intégralité.
Vous êtes abonné(e)
IDENTIFIEZ-VOUS
Pas encore abonné(e)
INSCRIVEZ-VOUS
Inscrivez-vous gratuitement et profitez de tous les sites du groupe Performances Médicales
S'inscrire