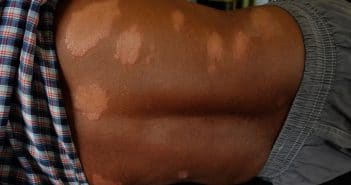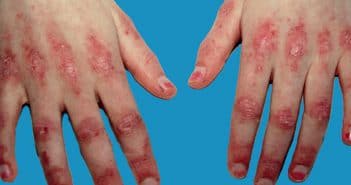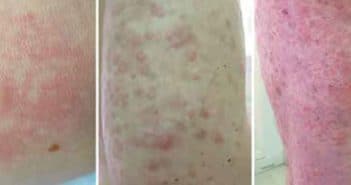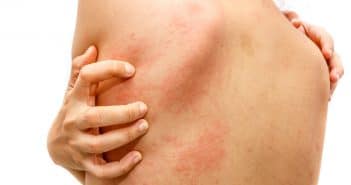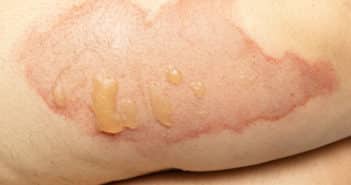
Questions flash – Urgences en dermatologie – Jeudi 20 octobre
Le diagnostic d’arrêt cardiorespiratoire (ACR) se fait chez un patient inconscient, qui ne respire pas ou qui présente une respiration anormale. Il faut donc :
– évaluer la conscience en vérifiant si le patient réagit lors d’une stimulation ;
– libérer les voies aériennes en plaçant la main sur le front du patient, basculer doucement la tête en arrière avec l’extrémité des doigts sous la pointe du menton puis relever le menton pour ouvrir les voies respiratoires et vérifier l’absence d’obstacle ;
– évaluer la respiration en écoutant si la respiration est normale. Une respiration agonique est possible dans les premières minutes (gasps) et ne doit pas être confondue avec une respiration normale.