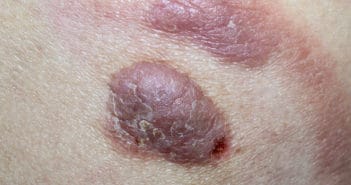
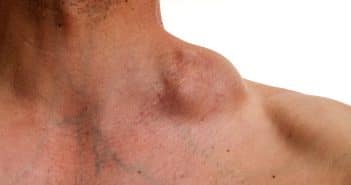
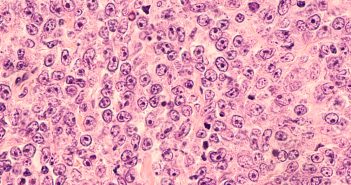
Si la classification actuelle des lymphomes (OMS 2008) décrit la majorité des lymphomes survenant dans la peau, il reste de nombreuses zones d’ombre.
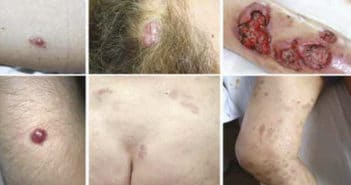
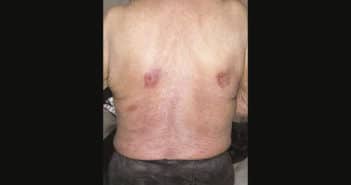
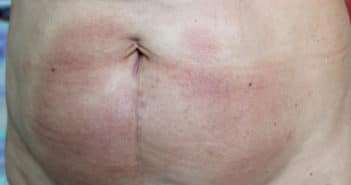
Ces dernières années, de nouvelles entités ont vu le jour, pour la plupart correspondant à des lésions d’évolution plutôt indolente, comme la lymphoprolifération T CD8+ acrale ou l’ulcère cutanéomuqueux, ou encore de nouvelles variantes de papulose lymphomatoïde, de phénotype T CD8+ cytotoxique (type D) ou angiotrope (typeE). On commence par ailleurs à mieux démembrer les lésions regroupées antérieurement sous l’appellation de “lymphocytome cutané bénin”, qu’ils soient de phénotype B avec les pseudo-lymphomes IgG4+, ou T avec le lymphome T pléomorphe à petites et moyennes cellules.
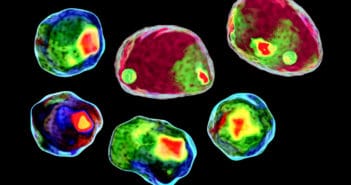
Si la mise en évidence d’un réarrangement particulier dans les lymphoproliférations T CD30+ cutanés impliquant DUSP22 est une avancée importante, c’est sans doute dans le syndrome de Sézary que le plus grand nombre de nouveaux marqueurs a été décrit. Cette recherche importante permet d’envisager de nouvelles cibles thérapeutiques. Par ailleurs, de nombreuses études ont mis à jour des anomalies portant sur les micro-ARN ou l’expression anormale de certains transcrits dont la signification diagnostique et l’importance physiopathologique sont souvent encore méconnues.